درمان و جراحی انواع شکستگی ها
درمان و جراحی انواع شکستگیها: راهنمای جامع
شکستگی استخوان یکی از شایعترین و در عین حال آزاردهندهترین آسیبهای اسکلتی است که میتواند زندگی روزمره افراد را مختل کند. این آسیبها میتوانند ناشی از طیف وسیعی از علل باشند؛ از ضربههای مستقیم و شدید مانند تصادفات رانندگی یا زمین خوردن از ارتفاع، تا نیروهای تکراری و خفیفتر که در ورزشکاران حرفهای یا در اثر بیماریهای زمینهای مشاهده میشوند. پوکی استخوان، که باعث کاهش تراکم و استحکام استخوانها میشود، یکی از عوامل زمینهساز شایع شکستگیها، به خصوص در افراد مسن است. درک انواع شکستگیها و روشهای درمانی متناسب با هر کدام، برای دستیابی به بهترین نتایج درمانی و بازگشت به فعالیتهای عادی، امری ضروری است.
در کلینیک ارتوپد دکتر امیر وفایی، ما متعهد به ارائه جامعترین و پیشرفتهترین رویکردهای درمانی برای انواع شکستگیها هستیم. تیم ما با بهرهگیری از دانش تخصصی، تجربه بالینی گسترده و استفاده از بهروزترین فناوریها و تکنیکهای جراحی، به بیماران کمک میکند تا روند بهبودی خود را با موفقیت طی کرده و کیفیت زندگی خود را بازیابند. در این راهنمای جامع، به تفصیل به انواع شکستگیها، روشهای تشخیص، اصول درمان و مراقبتهای پس از آن خواهیم پرداخت.
انواع شکستگیها: دستهبندی و ویژگیها
شکستگیهای استخوانی را میتوان بر اساس معیارهای مختلفی طبقهبندی کرد که هر کدام اطلاعات مهمی در مورد شدت آسیب، روش درمان و پیشآگهی بیماری ارائه میدهند.
۱. بر اساس شدت تماس استخوان با محیط خارجی:
شکستگیهای بسته (Simple Fractures): در این نوع شکستگی، پوست و بافتهای نرم اطراف محل شکستگی سالم باقی میمانند و استخوان شکسته هیچگونه ارتباطی با دنیای خارج پیدا نمیکند. این نوع شکستگیها معمولاً خطر عفونت کمتری دارند و روند بهبودی آنها اغلب سادهتر است. با این حال، شدت درد و محدودیت حرکتی میتواند در این نوع شکستگیها نیز قابل توجه باشد.
شکستگیهای باز (Compound or Open Fractures): در این موارد، استخوان شکسته از طریق یک یا چند پارگی در پوست و بافتهای نرم، با محیط خارجی در تماس قرار میگیرد. این وضعیت، خطر عفونت استخوان (استئومیلیت) و بافتهای نرم اطراف را به شدت افزایش میدهد. شکستگیهای باز معمولاً به دلیل ضربههای شدید و پرانرژی مانند تصادفات رانندگی رخ میدهند و اغلب با آسیبهای بافتی وسیعتری همراه هستند. مدیریت این شکستگیها پیچیدهتر بوده و نیازمند اقدامات فوری برای تمیز کردن زخم، جلوگیری از عفونت و تثبیت استخوان است.
۲. بر اساس کامل بودن خط شکستگی:
شکستگیهای کامل (Complete Fractures): در این حالت، خط شکستگی از تمام ضخامت استخوان عبور کرده و استخوان به دو یا چند قطعه مجزا تقسیم میشود. میزان جابجایی قطعات استخوانی در این نوع شکستگیها میتواند متفاوت باشد.
شکستگیهای ناقص (Incomplete Fractures): در شکستگیهای ناقص، خط شکستگی تنها بخشی از ضخامت استخوان را در بر میگیرد و استخوان بهطور کامل نمیشکند. این دسته شامل موارد زیر است:
ترکخوردگی (Hairline Fractures): شکستگیهای بسیار ظریف و سطحی که شبیه یک تار مو هستند و ممکن است در عکسبرداریهای اولیه بهراحتی قابل مشاهده نباشند. این نوع شکستگیها معمولاً در اثر فشارهای تکراری یا ضربههای نسبتاً خفیف رخ میدهند و شایع در ورزشکاران.
شکستگیهای خمشی (Greenstick Fractures): این نوع شکستگی بیشتر در کودکان دیده میشود، زیرا استخوانهای آنها نرمتر و انعطافپذیرتر از بزرگسالان است. در این حالت، استخوان از یک سمت خم شده و میشکند، اما از سمت دیگر سالم باقی میماند، شبیه به نحوه شکستن شاخه جوان یک درخت.
شکستگیهای فشاری (Compression Fractures): معمولاً در مهرههای ستون فقرات، به ویژه در افراد مبتلا به پوکی استخوان، رخ میدهد. در این شکستگی، بدنه مهره دچار فشردگی و فرورفتگی میشود.
۳. بر اساس الگوی خط شکستگی:
شکستگی عرضی (Transverse Fracture): خط شکستگی عمود بر محور طولی استخوان است.
شکستگی اریب (Oblique Fracture): خط شکستگی با زاویهای نسبت به محور طولی استخوان قرار دارد.
شکستگی مارپیچی (Spiral Fracture): خط شکستگی به صورت مارپیچ دور محور طولی استخوان پیچیده شده است. این نوع شکستگی معمولاً در اثر پیچ خوردن یا چرخش شدید اندام ایجاد میشود.
شکستگی خرد شده (Comminuted Fracture): استخوان در محل شکستگی به سه قطعه یا بیشتر خرد شده است. این شکستگیها معمولاً در اثر ضربههای بسیار شدید رخ میدهند و مدیریت آنها پیچیده است.
۴. بر اساس علت ایجاد:
شکستگیهای تروماتیک (Traumatic Fractures): این شکستگیها در اثر ضربه یا نیروی خارجی قابل توجه ایجاد میشوند، مانند تصادفات، سقوط، درگیریها و حوادث ورزشی.
شکستگیهای پاتولوژیک (Pathological Fractures): این نوع شکستگیها در استخوانهایی رخ میدهند که به دلیل بیماریهای زمینهای مانند پوکی استخوان (Osteoporosis)، تومورهای استخوانی (اولیه یا متاستاتیک)، عفونتهای استخوانی (Osteomyelitis) یا بیماریهای متابولیک استخوان، ضعیف و شکننده شدهاند. در این موارد، حتی یک نیروی بسیار خفیف یا خودبخود میتواند منجر به شکستگی شود.
شکستگیهای استرس (Stress Fractures): این شکستگیهای ریز، ناشی از فشارهای مکرر و مداوم بر روی استخوان هستند که بدن فرصت کافی برای ترمیم خود را پیدا نمیکند. ورزشکاران دو و میدانی، دوندگان و سربازان در معرض خطر بیشتری برای ابتلا به این نوع شکستگیها هستند.
تشخیص شکستگی: گامهای اساسی در فرآیند درمانی
تشخیص دقیق نوع و محل شکستگی، اولین و حیاتیترین گام در تعیین بهترین روش درمانی است. فرآیند تشخیص معمولاً شامل ترکیبی از روشهاست:
معاینه بالینی و شرح حال: پزشک ابتدا با دقت به شرح حال بیمار گوش فرا میدهد تا علل احتمالی، زمان وقوع آسیب و علائم همراه را شناسایی کند. سپس، محل آسیبدیده را از نظر تورم، کبودی، بدشکلی، وجود زخم باز، و حساسیت به لمس معاینه میکند. همچنین، وضعیت گردش خون، عصبدهی و دامنه حرکتی مفاصل اطراف بررسی میشود.
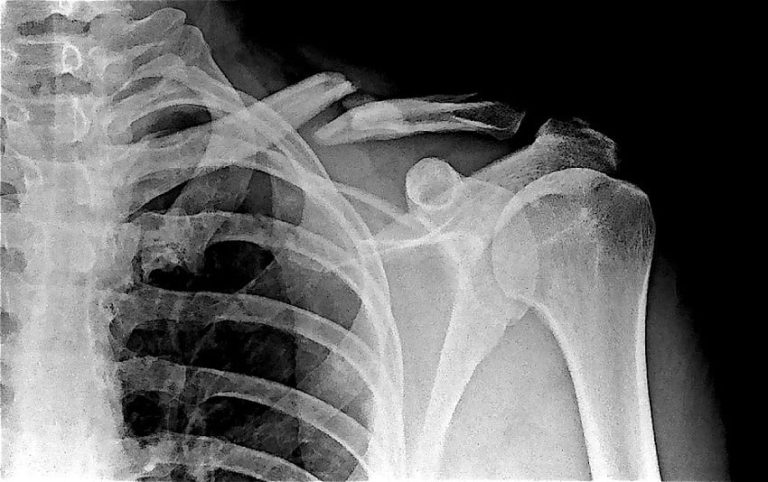
تصویربرداری با اشعه ایکس (X-ray / Radiography): این روش، استاندارد طلایی برای تشخیص شکستگیها است. اشعه ایکس به سرعت و با هزینه کم، تصویری از ساختار استخوان ارائه میدهد و محل، نوع و میزان جابجایی قطعات شکسته را مشخص میکند. معمولاً در دو نما (مثلاً قدامی-خلفی و جانبی) از اندام آسیبدیده عکسبرداری میشود تا دید جامعی از شکستگی به دست آید.
سیتیاسکن (CT-Scan): در مواردی که شکستگی پیچیده است، شامل چند قطعه (خرد شده) است، در نواحی مفصلی رخ داده یا با اشعه ایکس بهطور واضح دیده نمیشود، سیتیاسکن اطلاعات دقیقتری ارائه میدهد. این روش تصاویر مقطعی از استخوان را تولید کرده و جزئیات بیشتری از شکستگی، از جمله میزان درگیری مفصل و وضعیت قطعات استخوانی را نمایان میسازد.
امآرآی (MRI): امآرآی برای ارزیابی آسیبهای بافتهای نرم اطراف شکستگی، مانند رباطها، تاندونها، غضروفها و اعصاب، بسیار مفید است. همچنین در تشخیص شکستگیهای استرسی که ممکن است در اشعه ایکس اولیه دیده نشوند، کاربرد دارد.
اسکن استخوان (Bone Scan): این روش تصویربرداری هستهای، مناطق فعال متابولیکی در استخوان را نشان میدهد و برای تشخیص شکستگیهای استرس، عفونتهای استخوانی (استئومیلیت) و متاستازهای استخوانی کاربرد دارد.
سونوگرافی (Ultrasound): در برخی موارد خاص، به ویژه در کودکان برای بررسی شکستگی استخوان ترقوه یا در ارزیابی شکستگیهای سطحی، سونوگرافی ممکن است مورد استفاده قرار گیرد.
اصول درمان شکستگی: بازگرداندن فرم و عملکرد
هدف اصلی درمان هر شکستگی، بازیابی آناتومی طبیعی استخوان، اطمینان از جوش خوردن موفقیتآمیز قطعات شکسته و در نهایت، بازگرداندن کامل عملکرد اندام آسیبدیده است. اصول کلیدی درمان شکستگی عبارتند از:
جااندازی (Reduction): این مرحله شامل برگرداندن قطعات شکسته استخوان به موقعیت آناتومیک صحیح خود است. جااندازی میتواند به دو صورت انجام شود:
جااندازی بسته (Closed Reduction): در این روش، پزشک با استفاده از نیروی خارجی و کشش، قطعات استخوان را بدون نیاز به برش جراحی، در جای خود قرار میدهد. این روش معمولاً برای شکستگیهایی که جابجایی کمی دارند یا بهراحتی جا میافتند، استفاده میشود.
جااندازی باز (Open Reduction): در این حالت، برای دسترسی مستقیم به محل شکستگی و قرار دادن دقیق قطعات استخوانی در موقعیت صحیح، نیاز به جراحی است. این روش برای شکستگیهای پیچیده، خرد شده، یا زمانی که جااندازی بسته موفقیتآمیز نبوده، ضروری است.
تثبیت (Immobilization): پس از جااندازی، ضروری است که قطعات استخوان در موقعیت صحیح خود بیحرکت نگه داشته شوند تا روند ترمیم و جوش خوردن استخوان بهطور مؤثر صورت گیرد. روشهای مختلفی برای تثبیت وجود دارد:
روشهای غیرجراحی:
گچ (Plaster or Fiberglass Cast): رایجترین روش برای بیحرکت کردن اندامها پس از جااندازی. گچ، حمایت جامد و ثابتی را فراهم میکند.
آتل (Splint): معمولاً برای تثبیت موقت، یا در مراحل اولیه پس از آسیب قبل از جااندازی کامل، یا برای شکستگیهایی که نیاز به حمایت کمتر دارند، استفاده میشود. آتلها اجازه تورم را میدهند و برداشتن آنها آسانتر است.
بریسها و باندهای کشی (Braces and Elastic Bandages): برای حمایت از مفاصل و کاهش تورم در شکستگیهای جزئی یا برای دوران نقاهت.
روشهای جراحی (Internal Fixation): ابزارهای فلزی مختلفی برای تثبیت داخلی قطعات استخوانی در طول جراحی استفاده میشوند:
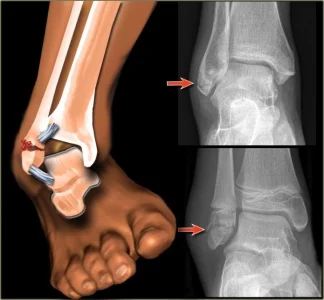
پلاک و پیچ (Plates and Screws): پلاکهای فلزی بر روی سطح استخوان قرار گرفته و با پیچ به آن متصل میشوند تا قطعات شکسته را در جای خود نگه دارند.
میلههای داخل استخوانی (Intramedullary Nails or Rods): میلههای فلزی از درون کانال مغز استخوان (مدولا) عبور داده شده و از دو انتهای استخوان تثبیت میشوند. این روش به ویژه برای شکستگیهای استخوانهای بلند مانند ران و ساق پا بسیار مؤثر است.
پین و سیم (Pins and Wires): برای تثبیت قطعات کوچکتر استخوان یا در نواحی ظریف مانند استخوانهای مچ دست و پا استفاده میشوند.
تثبیت خارجی (External Fixation): در این روش، میلهها یا پینهایی از طریق پوست و بافت نرم به قطعات استخوانی وارد شده و سپس از بیرون بدن به یک چارچوب خارجی متصل میشوند. این روش بیشتر برای شکستگیهای باز، شکستگیهای شدید با از دست دادن بافت، یا در مواردی که عفونت وجود دارد، استفاده میشود.
کشش (Traction): در برخی موارد خاص، نیروی کششی مداوم از طریق وزنه، قرقره یا باندهای مخصوص، برای نگه داشتن قطعات استخوان در موقعیت صحیح یا برای کمک به جااندازی و کاهش اسپاسم عضلانی اعمال میشود. این روش امروزه کمتر رایج است و بیشتر در موارد خاص یا به عنوان روش موقت استفاده میشود.
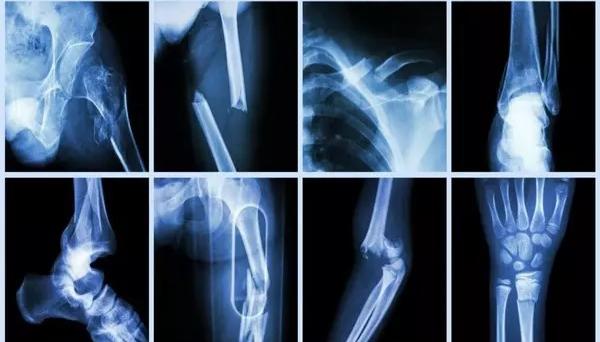
روشهای درمانی: رویکردهای جراحی و غیرجراحی
انتخاب روش درمانی مناسب به عوامل متعددی بستگی دارد، از جمله: نوع و محل شکستگی، شدت جابجایی، سن و وضعیت سلامت عمومی بیمار، و وجود آسیبهای همراه.
۱. درمانهای غیرجراحی (کنسرواتیو):
این روشها زمانی انتخاب میشوند که شکستگی نسبتاً پایدار باشد، جابجایی کمی داشته باشد و یا با روشهای بسته قابل جااندازی و تثبیت باشد.
گچگیری (Casting): رایجترین روش درمانی غیرجراحی. پس از جااندازی، اندام در گچ قرار داده میشود تا استخوان در موقعیت صحیح ثابت بماند. نوع گچ (گچ گچی سنتی یا فایبرگلاس) بسته به نیاز انتخاب میشود. گچ فایبرگلاس سبکتر، مقاومتر به آب و بادوامتر است.
آتل و بریس (Splinting and Bracing): آتلها برای حمایت موقت یا در مواردی که نیاز به دسترسی مکرر به محل آسیب (مانند تعویض پانسمان زخم) وجود دارد، استفاده میشوند. بریسها، دستگاههای حمایتی قابل تنظیم هستند که در مراحل بعدی بهبودی برای حفظ ثبات و اجازه حرکت تدریجی مورد استفاده قرار میگیرند.
کشش (Traction): همانطور که قبلاً اشاره شد، در موارد خاصی برای جااندازی و تثبیت استفاده میشود، اما اغلب موقتی است.
۲. درمانهای جراحی:
جراحی در شرایطی ضروری است که شکستگی:
ناپایدار باشد: قطعات استخوان بهطور قابل توجهی جابجا شده باشند و با روشهای غیرجراحی ثابت نمانند.
شکستگی باز باشد: به دلیل خطر بالای عفونت و نیاز به پاکسازی زخم.
شکستگی خرد شده یا چند تکه باشد: نیاز به مرتبسازی دقیق قطعات.
درون مفصل رخ داده باشد: برای بازگرداندن سطح صاف مفصل و جلوگیری از آرتروز.
عروق یا اعصاب را تحت فشار قرار داده باشد: نیاز به آزادسازی.
با عدم جوش خوردن (Nonunion) یا جوش خوردن بدشکل (Malunion) همراه باشد: برای اصلاح.
رایجترین روشهای جراحی عبارتند از:
جااندازی باز و فیکساسیون داخلی (Open Reduction and Internal Fixation – ORIF): این روش شامل برش جراحی، دسترسی به محل شکستگی، جااندازی دقیق قطعات استخوان و سپس تثبیت آنها با استفاده از پلاک، پیچ، میله داخل استخوانی یا سیم است. ORIF امکان بازگرداندن دقیق آناتومی و تحرک زودرس را فراهم میکند.
فیکساتور خارجی (External Fixator): در شکستگیهای باز شدید، آسیبهای بافتی گسترده، یا زمانی که عفونت یک نگرانی بزرگ است، فیکساتور خارجی به عنوان یک گزینه تثبیت موقت یا دائمی استفاده میشود. این روش اجازه میدهد تا زخم باز باشد و تمیز شود، در حالی که استخوان در جای خود ثابت نگه داشته میشود.
پیوند استخوان (Bone Grafting): در مواردی که مقداری از استخوان از دست رفته باشد (مانند شکستگیهای خرد شده یا در اثر برداشتن تومور)، یا زمانی که استخوان به خوبی جوش نمیخورد (غیرجوشی)، پیوند استخوان انجام میشود. پیوند میتواند از اتوگرافت (استخوان خود بیمار، معمولاً از لگن) یا آلوگرافت (استخوان اهدایی از بانک استخوان) باشد.
مراقبتهای پس از درمان: بازگشت به سلامتی کامل
مرحله پس از درمان، به اندازه خود درمان، برای دستیابی به بهبودی کامل و بازگشت به فعالیتهای عادی حیاتی است.
فیزیوتراپی و توانبخشی: این بخش، یکی از مهمترین جنبههای پس از درمان شکستگی است. فیزیوتراپیست با برنامهریزی تمرینات خاص، به بیمار کمک میکند تا:
دامنه حرکتی مفاصل را بازیابی کند.
قدرت عضلانی از دست رفته را مجدداً به دست آورد.
الگوهای حرکتی صحیح را بازآموزی کند.
ورم و درد را کاهش دهد.
تعادل و هماهنگی را بهبود بخشد. تمرینات باید بهتدریج و تحت نظر فیزیوتراپیست آغاز شده و بهطور مداوم در منزل پیگیری شوند.
مدیریت درد: پس از جراحی یا جااندازی، ممکن است درد وجود داشته باشد. پزشک داروهای مسکن مناسب را تجویز خواهد کرد. استفاده از کمپرس سرد در ساعات اولیه میتواند به کاهش تورم و درد کمک کند.
مراقبت از زخم (در صورت جراحی): رعایت بهداشت زخم، تعویض منظم پانسمان طبق دستور پزشک، و توجه به علائم عفونت (قرمزی، تورم، ترشح چرکی، تب) بسیار مهم است.
تغذیه مناسب: یک رژیم غذایی غنی از کلسیم، ویتامین D و پروتئین برای استخوانسازی و ترمیم بافتها ضروری است.
بازگشت تدریجی به فعالیت: پرهیز از فعالیتهای سنگین و فشار بر اندام آسیبدیده تا زمان جوش خوردن کامل استخوان، بسیار مهم است. پزشک زمان مناسب برای بازگشت به کار، ورزش و فعالیتهای روزمره را تعیین خواهد کرد.
پیگیری منظم با پزشک: جلسات چکاپ منظم با ارتوپد، برای اطمینان از روند بهبودی، برداشتن بخیهها یا ابزارهای فلزی (در صورت لزوم) و ارزیابی نهایی عملکرد اندام، ضروری است.
در کلینیک ارتوپد دکتر امیر وفایی، ما به سلامت و رفاه شما اهمیت میدهیم. تیم متخصص ما با ارائه مشاوره دقیق، تشخیص به موقع و طرحریزی بهترین برنامه درمانی، شما را در طول تمام مراحل بهبودی همراهی خواهد کرد. هدف ما اطمینان از بازگشت شما به زندگی فعال، پویا و بدون درد است. در صورت داشتن هرگونه سوال یا نیاز به مشاوره، با ما تماس بگیرید.